La sclérose en plaques (SEP) est une maladie neurologique connue depuis plus de 150 ans, mais sa compréhension s’est construite progressivement.
Ethymologie de la “sclérose en plaques”
- Sclérose = durcissement des tissus
- Plaques = zones cicatricielles dans le système nerveux
Ces plaques correspondent à des zones où le système immunitaire attaque la myéline, la gaine protectrice des nerfs.
Les premières observations
Dès le début du 19e siècle, des médecins décrivent des patients avec :
- faiblesse musculaire
- troubles de la vision
- difficultés à marcher
Cependant, ces symptômes sont encore mal compris et souvent confondus avec d’autres maladies.
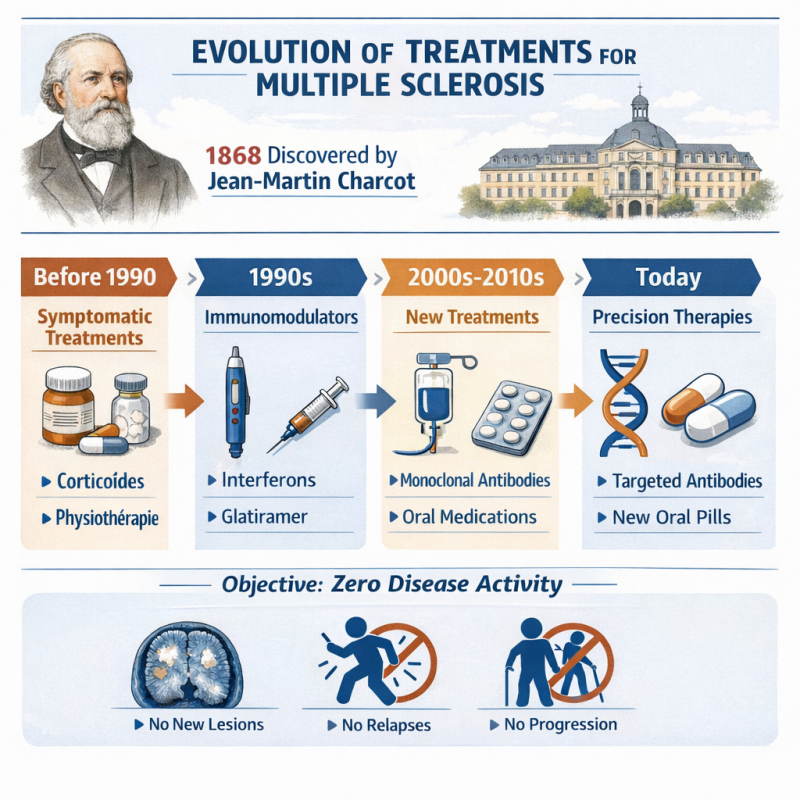
La vraie “découverte” 1868
La SEP est formellement décrite en 1868 par le neurologue français Jean-Martin Charcot.
Il observe à l’hôpital de la Hôpital de la Salpêtrière :
- des lésions caractéristiques dans le cerveau et la moelle épinière (les fameuses “plaques”)
- une triade de symptômes typiques (tremblement, troubles de la parole, mouvements oculaires anormaux)
C’est la première description clinique et anatomique précise de la maladie.
Avant les années 1990 : traitement des symptômes seulement
Pendant plus d’un siècle après Jean-Martin Charcot :
Prise en charge surtout symptomatique :
- corticoïdes pour les poussées
- physiothérapie
- gestion de la douleur, fatigue, spasticité
La maladie évoluait souvent sans réel frein. Aucun traitement pour ralentir la maladie
20e siècle, on comprend que c’est une maladie auto-immune
Années 1980–1990 : arrivée de l’IRM → la visualisation des plaques accélére la recherche et la compréhension
Après 1990, la recherche fait un bon marquant
Arrivée des premiers traitements qui modifient l’évolution de la SEP.
La première révolution est les immunomodulateurs.
- interférons bêta
- acétate de glatiramère
Ils réduisent le nombre de poussées et l’activité inflammatoire mais efficacité modérée et injections fréquentes.
On découvre que la sclérose en plaques (SEP) n’est pas une seule forme de maladie. Elle se présente sous plusieurs types, selon la manière dont elle évolue dans le temps.
1. SEP rémittente-récurrente (la plus fréquente)
Aussi appelée SEP-RR: Environ 85 % des cas au diagnostic
Fonctionne par :
- poussées (symptômes qui apparaissent ou s’aggravent)
- rémissions (amélioration partielle ou complète)
- Entre les poussées, la maladie peut sembler stable.
2. SEP secondairement progressive
Aussi appelée SEP-SP
- Évolue souvent après une SEP rémittente-récurrente
- Moins de poussées visibles
- Aggravation progressive du handicap avec le temps
C’est une phase d’évolution de la maladie plutôt qu’un type initial.
3. SEP primaire progressive
Aussi appelée SEP-PP: Environ 10–15 % des cas
- Pas de poussées marquées
- Progression lente et continue dès le début
Souvent plus difficile à traiter que la forme rémittente.
4. SEP progressive avec activité
Catégorie plus récent: Forme progressive (primaire ou secondaire)
MAIS avec :
- poussées occasionnelles
- ou nouvelles lésions à l’IRM
2000 à aujourd'hui
L’histoire des traitements de la SEP est un bon exemple de progrès rapide en médecine : on est passé du soulagement des symptômes à des thérapies capables de modifier l’évolution de la maladie.
On comprend maintenant que :
- La SEP varie beaucoup d’une personne à l’autre
- Les formes rémittentes sont plus inflammatoires
- Les formes progressives impliquent davantage de neurodégénérescence
- Le type de SEP influence : le choix du traitement, le pronostic, la stratégie de suivi
Années 2000–2010 : diversification et montée en puissance
Nouveaux traitements plus ciblés :
- immunosuppresseurs
- premières molécules orales (ex : fingolimod)
Apparition des anticorps monoclonaux comme :
- Natalizumab
Beaucoup plus efficaces, mais :
- risques plus importants
- surveillance stricte nécessaire
Années 2015 à aujourd’hui : médecine de précision
Traitements de plus en plus efficaces et personnalisés :
Thérapies hautement efficaces
- Ocrelizumab
- Ofatumumab
- Alemtuzumab
Ciblent directement certaines cellules du système immunitaire (lymphocytes B).
Traitements oraux modernes
- Fingolimod
- Dimethyl fumarate
Plus simples à prendre, mais nécessitent un suivi.
Aujourd’hui : objectif “zéro activité de la maladie” mais aucune réelle cure
Les neurologues visent maintenant :
- aucune poussée
- aucune nouvelle lésion à l’IRM
- pas de progression du handicap
- stratégie précoce et agressive pour mieux contrôler la maladie.
- Traitements de plus en plus efficaces et ciblés
- Meilleure qualité de vie et ralentissement du handicap
Limites actuelles
- Pas encore de guérison
- Certaines formes progressives plus difficiles à traiter
- Effets secondaires parfois importants